
Wenn das Virus ein bekannter Dschihadist wäre, hätte die Regierung längst Gegenmaßnahmen ergriffen (hat sie nicht, der Terroranschlag in Wien geht auf unfassbares Versagen zurück). Terror ist unmittelbar, ein Attentäter mit einem Maschinengewehr ist sichtbar, die Waffe wird unmittelbar als Bedrohung erkannt, die Kausalität von Tat und Opfer ist augenscheinlich für jeden. Während der Tat war auch die Konsequenz eindeutig: Möglichst weit weg vom Geschehen, Schutz suchen und warten, bis die Gefahr vorbei ist. Selbst am Folgetag hatte die Tat noch Auswirkungen, die Leute blieben lieber drinnen (auch wenn man mit der Ausgangsregelung hätte spazieren gehen dürfen). Ich hab mich auch nicht aus der Wohnung getraut, erst im Laufe des Tages verdichteten sich die Hinweise darauf, dass es sich um einen Einzeltäter gehandelt hat und niemand mehr frei mit einem Sturmgewehr herumläuft und eine Bedrohung darstellt. Trotzdem war ich seit Montag nicht mehr in der Inneren Stadt unterwegs. Mein Gehirn kann keine zwei Katastrophen gleichzeitig verarbeiten, darum ist erst einmal Verdrängung angesagt. Priorität hat jetzt die weiterhin bestehende Gefahr durch das Virus.
Das Virus hat gegenüber den Terroristen einen Vorteil: Es ist nicht sichtbar, sondern verbreitet sich über winzige Tröpfchen und die Leute merken die Infektion erst, wenn sie Symptome bekommen, also erkrankt sind. In diesem Beitrag möchte ich darauf eingehen, wie schwierig es für den menschlichen Verstand ist, die Bedrohung zu erkennen, die vom Coronavirus ausgeht – und das vor allem deswegen, weil weder der zeitliche Verlauf in den Fallzahlen noch die Ansteckungsraten einer einfach verständlichen Beziehung folgen.
Die Macht der kleinen Zahlen
Eine Projektion auf etwas, das als Risiko drohen könnte, ist für gesunde Menschen sehr schwierig.
Richard Greil, Podcast der Salzburger Nachrichten, 30.06.20
Beim MERS-Virus betrug die Infektionssterblichkeit (IFR) 25%, bei der Spanischen Grippe 5-10%. In New York lag sie bei SARS-CoV2 während der ersten Welle bei 1%, für Deutschland wurde Mitte April noch 4,5% angenommen, in Belgien sogar 13%. Bei der Influenza liegt die jährliche Sterblichkeit bei 0,1-0,2%. Bei SARS-CoV2 geht man inzwischen von einer IFR von 1,15% in hoch entwickelten Industrieländern (ältere Bevölkerung) und 0,23% in Entwicklungsländern (jüngere Bevölkerung) aus. Es gibt nicht nur zwischen den Ländern Unterschiede, sondern auch innerhalb der Länder je nach Altersgruppe: Bei Kindern und jungen Erwachsenen liegt die geschätzte Sterblichkeitsrate nahe Null, nimmt aber exponentiell mit dem Alter zu, mit 0,4% bei den 55jährigen, 1,3% bei den 65jährigen, 4,5% bei den 75jährigen und 15% bei den 85jährigen.
Bis auf die hohen Sterblichkeitsraten bei den Älteren liegen die IFR durchwegs im einstelligen Bereich. Das klingt wenig, aber nur solange die absoluten Fallzahlen niedrig sind. 1% Sterblichkeit heißt, bei 100 infizierten Personen stirbt eine Person. Bei in Österreich derzeit 7000 Neuinfektionen sind das jedoch 70 Tote pro Tag, und wenn von den 7000 Neuinfektionen mehrheitlich ältere Personen infiziert wurden, dann sind es mehr als 70 Tote pro Tag. Bei der Influenza wären es nur 10 Tote pro Tag, also einen Faktor 7 weniger.
Von den Neuinfektionen landen in Deutschland 2% auf der Intensivstation, wie kann es sein, dass Österreich, das weltweit pro Kopf im Spitzenfeld liegt, was Anzahl der Intensivbetten betrifft, an seine Grenzen kommen kann? Österreich besitzt etwa 2500 Intensivbetten [wenn man jetzt einmal annimmt, dass genug Personal pro Bett vorhanden ist und keine erkrankten Mitarbeiter die Kapazität verringern].
Bei 7000 Neuinfektionen pro Tag sind das 140 Neuzugänge auf den Intensivstationen. Pro Tag. Man kann sich selbst ausrechnen, wie lange es dauert, bis alle Intensivbetten belegt sind. Und Covid19-Patienten liegen im Schnitt 2 Wochen auf der Intensivstation. Die 2500 Intensivbetten sind aber für alle Patienten da, nicht nur für Covid19-Patienten. Bereits im Normalbetrieb wird etwa die Hälfte aller Betten benötigt, im Winter durch die Zunahme anderer Atemwegsinfekte (inkl. Grippe) bis zu 80%.
Es bleibt eine dritte Zahl: Gegenwärtig geht man von 10-25% Longcovid-Betroffenen aus, d.h., jeder vierte bis jeder zehnte aller infizierten Personen hat auch drei Monate nach der Infektion noch ein oder mehrere Symptome, die die Lebensqualität beeinträchtigen (bis hin zur Arbeitsunfähigkeit!).
Bei 7000 Neuinfektionen sind das 700 bis 1750 Betroffene, die mit anhaltenden Beschwerden rechnen müssen, zumindest aber mit einem langwierigen Heilungsprozess. Pro Tag. Es werden mit den steigenden Neuinfektion immer mehr.
Niedrige Inzidenz versus hohe Inzidenz
Wie war das noch im Frühling und Sommer, als man Kurz für die Aussage “Bald wird jeder jemanden kennen, der an Corona gestorben ist.” heftig kritisiert hat? Selbst jetzt kennen viele von uns zwar schon Menschen, die COVID-positiv sind, aber nicht zwingend daran (schwer) erkrankt oder gestorben sind. Dafür gibt es aber auch andere Menschen, die im Umfeld viele kennen, die einen schweren Verlauf hatten oder daran gestorben sind. Wie kann es bei ein- und demselben Virus so große Unterschiede geben?
Schon alleine der Umstand, dass im gemeinsamen Haushalt die Second Attack Rate (SAR) nur 35-50% beträgt, lässt regelmäßig Erstaunen zurück, also wenn der Partner positiv getestet wird, aber die Partnerin im gleichen Haushalt negativ getestet wird. Oder sich nur eines von drei Kindern ansteckt. Das Virus wird zwar über die Luft übertragen, ist aber deutlich weniger ansteckend als Masern oder Pocken.
Unsere Untersuchungen zeigen, dass es wahrscheinlich deutlich mehr als ein Virus benötigt für eine Neuinfektion. Unsere Berechnungen gehen von durchschnittlich 500-1000 Viren aus. Das würde bedeuten, dass jede Virus-reduzierende Massnahme (MNS, Distanz, Verweildauer, Lüftung, etc.) dazu beiträgt, die Wahrscheinlichkeit für eine Infektion zu reduzieren. Die Virusmenge müsste dabei gar nicht auf 0 reduziert werden, die reine Reduktion wäre schon hilfreich. Festzuhalten gilt, dass es dabei eine Vielzahl an weiteren Variablen gibt, zu denen die Wissenschaft noch zu wenig weiß (zB Beladung von Tröpfchen und Aerosolen mit Viren; Stabilität; wo & wie genau Zellen im Atmungstrakt infiziert werden; Rolle der angebotenen Immunität; etc.). Unsere Berechnungen sind daher mehr ein Puzzlestück aber noch nicht die Antwort oder gar die Lösung. Hier noch eine sehr spannende theoretische Studie von Physikern, die versucht sich den Variablen beim Infektionsvorgang anzunähern. wir spekulieren, dass die initiale Anzahl an Viren den Krankheitsverlauf beeinflusst. Das heißt, dass bisherige Schutzmaßnahmen die durchschnittl Virusmengen ausreichend reduziert haben und es dadurch zu leichteren Verläufen als im Frühling kommt. Hierzu fehlt aber noch die Evidenz.
Andreas Bergthaler, 1. November 2020, 11.25 auf Twitter
Der erste Lockdown kam frühzeitig, als die Zahlen noch niedrig waren, dadurch hat unsere erste Welle nie die Dimension wie in Italien, Spanien, Frankreich, Belgien, UK oder USA erreicht. Die Wahrscheinlichkeit jemanden zu kennen, der an Corona erkrankt, geschweige denn verstorben ist, war denkbar gering. Das ist das berühmt-berüchtigte Präventionsparadoxon. Daraus folgten unweigerlich die irreführenden Schlussfolgerungen, die Gefahr des Virus sei überschätzt worden, der Lockdown überzogen, die Wirtschaft unnötig niedergefahren, die Kollateralschäden bei Normalpatienten und erst Recht die psychischen Folgen der Isolation und Arbeitsplatzverlust. Wir sind bei Neuinfektionen, Hospitalisierten, Intensivpflichtigen und Todesfällen mit kleinen absoluten Zahlen aus der ersten Welle gekommen.
Der Unterschied von niedriger zu hoher Inzidenz macht sich auch in der Wahrscheinlichkeit bemerkbar, selbst infiziert zu werden. Wissenschaftsjournalist Lars Fischer schrieb dazu einen verständlichen Artikel. Die AGES hat von Beginn an gesagt, dass das Ansteckungsrisiko in öffentlichen Verkehrsmitteln und im Supermarkt gering wäre, hat aber nicht dazu gesagt, dass zum Zeitpunkt der ersten Erhebungen auch die Inzidenz gering war. In der ersten Welle war eine deutliche Verschiebung des Infektionsgeschehens in den Westen von Österreich feststellbar, die Hauptstadt war noch nicht stark betroffen. Es gibt dann mehrere Gründe weshalb keine Ansteckungen auf Öffis und Supermarkt zurückgeführt werden können:
- kurze Aufenthaltdauer
- wenig Gespräche der Kunden
- schlechte Rückverfolgbarkeit (bis heute! Nur mit App!)
- Geringe Inzidenz
Wenn es also national und international durchaus Belege für Ansteckungen gibt, die im Lebensmittelhandel, bei Bus- und Zugfahrten oder auch in der Gastronomie passiert sind, dann sind diese grundsätzlich unter bestimmten Bedingungen also möglich. Dann muss hinterfragt werden, ob …
- unsere Daten unvollständig sind [Spoiler: ja]
- bei uns im Setting etwas Ansteckungen verhindert
- die Wahrscheinlichkeit dann mit zunehmenden Infektionszahlen generell zunimmt.
Dann könnten die Aussagen der AGES mit der mangelnden Aufklärungsquote bei den Infektionsketten zusammenhängen. Meines Wissens betrug diese den ganzen Sommer über kaum mehr als 50-60%.
Absence of evidence is no evidence for absence.
In der KW 43 wurde folgende Aufklärungsquote festgestellt:
- Burgenland 44%
- Salzburg 42%
- Kärnten 40%
- Tirol 32%
- Niederösterreich 27%
- Vorarlberg 27%
- Oberösterreich 24%
- Steiermark 21%
Der Epidemiologe Karl Lauterbach hält Ausnahmen für die Gastronomie auch im Lockdown für falsch, und zwar aus folgenden Gründen:
In Gastronomie finden die meisten Kontakte ausserhalb Familie statt. Alle Altersgruppen nutzen Gastronomie. Im Gespräch ohne Maske, gegenübersitzend, ist Aerosolübertragung im Innenraum kaum vermeidbar.
Das RKI weist immer darauf hin, Ansteckungen in Gastro nicht belegt. Bei der extrem schwachen unvollständigen Datenlage der kollabierenden Nachverfolgung ist das nicht relevant. Die Bedeutung wurde in Studien gezeigt. Dazu kommt schlicht die Zahl der Kontakte durch Gastro
Das Personal in Küche, die Anreise zum Lokal, das Essen im Lokal. Das Treffen von Kontakten ausserhalb Familie. All dies ist zu viel, will man in nur wenigen Wochen einen #WellenbrecherShutdown erfolgreich machen. Wir müssen Gastro schliessen, wollen wir Schule offen halten.
28. Oktober 2020
Auch die Virologin Isabella Eckerle warnt davor, das Ansteckungsrisiko im Herbst wie im Frühling zu behandeln:
“Freiheit (ist) das übergeordnete Gut, weil sie erst die Möglichkeit eröffnet, sich zwischen verschiedenen Gütern zu entscheiden”.
Bei der aktuellen Inzidenz “entscheidet” man sich nicht mehr für oder gegen ein Infektionsrisiko – es ist überall. Jeder, der zum Arbeiten das Haus verlassen muss, schulpflichtige Kinder hat, einkaufen gehen muss und sich nicht leisten kann, zuhause zu bleiben, ist unweigerlich einem Infektionsrisiko ausgesetzt, wenn es keine Infektionskontrolle mehr gibt.
Infektionsschutz wird zum Privileg. Ebenso erneut vollkommen falsche Annahme, COVID-19-Risikogruppen seien nur in Altersheimen zu finden. Risikogruppen sind in allen Bevölkerungsschichten, alle Alter und aktive Mitglieder der Gesellschaft. Wie ist es mit dem hohen Gut zu vereinbaren, diese auszuschließen?
06.November 2020
Katastrophe mit Verzögerung
Das Virus ist kein Terrorist, die schwerwiegenden Folgen einer Infektion – bezogen auf eine ganze Bevölkerungsgruppe – machen sich erst mit großer Verzögerung bemerkbar. Vor einem knappen Monat schrieb ich einen leidenschaftlichen, wütenden Thread auf Twitter:
Erst hieß es, dass die aktiv Kranken ja gar nicht steigen, viele nur Falschpositive wären. Dann hieß es, dass die Krankenhauspatienten gar nicht zu nehmen, weil sich nur junge Leute anstecken würden, die nur leicht oder symptomfrei erkranken. Dann sind die Krankenhauszahlen gestiegen, aber wir haben ja genug Intensivbetten, kein Grund zur Panik. Dann ist die Zahl der Intensivpatienten gestiegen, aber die Todeszahlen blieben gering, weil die Behandlung so viel besser geworden wäre und nur ältere Betroffene sterben, die sowieso gestorben wären. Dann war die Intensivbettenkapazität plötzlich zu Ende, weil es nicht nur Covid gibt, sondern auch andere Ursachen, weswegen behandelt werden muss. Und Covidpatienten sehr lange im Spital liegen. Und es nicht Personal wie Sand am Meer gibt. Und dann wird halt wieder vermehrt gestorben, weil die eierlegende Wollmilchsaubehandlung, die jeden Covidpatienten heilt, nicht exisitert und nicht genug Kapazitäten vorhanden sind, jeden gleich gut zu behandeln, egal ob Covid oder Nichtcovid.
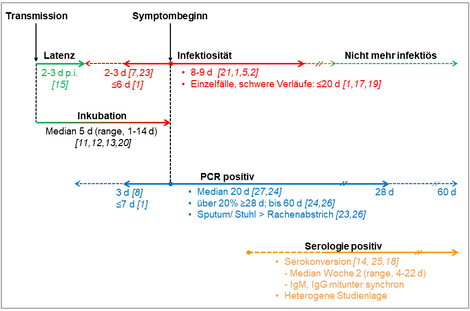
Man steckt mich heute an, ist nach drei Tagen ansteckend (Latenzzeit) und entwickelt in fünf Tagen Symptomen (Inkubationszeit). Eine Woche später ist das Fieber immer noch, zudem gesellen sich Atemprobleme hinzu und man muss ins Krankenhaus (Hospitalisierung). Die Sauerstoffsättigung fällt weiter und es muss intubiert werden (Intensivstation). Drei bis vier Wochen nach der Ansteckung stirbt ein Drittel der Covid19-Patienten, die intensivmedizinisch betreut werden müssen, den anderen steht häufig ein langwieriger Heilungsprozess bevor mit monatelang eingeschränkter körperlicher und kognitiver Leistungsfähigkeit und Lebensqualität.
Diese Verzögerung über mehrere Wochen ist für viele nicht fassbar, leider gilt das auch für Ärzte, Scheinexperten, Journalisten und Politiker. Es ist besonders frustrierend, weil wir alle schon eine erste Welle durchlebt haben.
Es ist zwar für alle die erste Pandemie, aber schon die zweite Welle!
Aus Erfahrung sollte man klüger werden.

Leider glauben viele die Folgen ihres eigenen oder fremden Handelns nur, wenn es sofort sichtbar wird (betrunken Autounfall verursachen, Terror), aber nicht, wenn es mit Verzögerung eintritt, weniger innerhalb weniger Wochen (Covid19) noch mit Verzögerung (Klimaerwärmung). Deswegen kann man erstens nicht erwarten, dass Neuinfektionen nach Einführung der Maßnahmen sofort weniger stark steigen und zweitens hängt das auch stark von der Bereitschaft der Bevölkerung ab, diesen Maßnahmen zu folgen und unter Eindruck der Notwendigkeit (erste Welle: Bilder aus Italien) selbst schon zu reduzieren, ohne dass generelle oder bereichsspezifische Maßnahmen gesetzt werden zu müssen (z.b. draußen zu trainieren, selbst wenn Indoor-Fitnessstudios erlaubt sind).
Die Pandemie zeigte beim Coronavirus anfangs ein exponentielles Wachstum, das wegen dem dispersiven Charakter des Virus (Verbreitung über Cluster und weniger von Person zu Person) vorübergehend in ein lineares Wachstum überging. Mit dem Fall der Reisebeschränkungen und Sorglosigkeit in der Bevölkerung sowie der Öffnung der Schulen (Vielzahl an Sozialkontakten in geschlossenen Räumen) ging das Wachstum in Österreich wieder in ein exponentielles Wachstum über, wie von Wissenschaftlern des CSH (Complexity Science Hub Vienna) und MedUni Wien bereits Ende August vorhergesagt.
Die Wissenschaftler zeigen, dass es eine kritische Anzahl von Kontakten gibt – sie bezeichnen sie als „Kontaktnetzwerke-Dichte“ Dc. Liegt die Zahl der Kontakte darunter, kommt es zu linearem Wachstum und einer niedrigen Infektionsrate. Laut den Forschern liegt diese Zahl ungefähr bei 7,2 – wobei sie davon ausgehen, dass die Menschen sich in einem Coronavirus-relevanten Netzwerk von etwa fünf Personen bewegen, durch einen Lockdown sogar nur auf Haushaltsgröße (durchschnittlich 2,5 Personen).
Hätte man mehr auf die Ergebnisse des Contact Tracings geachtet und schnell reagiert, hätte man die kritische Zahl an Kontakten früher durch geeignete (!) Maßnahmen drücken können. Am 19. September mussten Contact Tracer im Schnitt mehr als 10 enge Kontaktpersonen pro positiv getesteten Covid19-Fall nachverfolgen, im Mai und Juni waren es nur 3-4.
Für das resultierende exponentielle Wachstum sind alleine mathematische Gesetze verantwortlich, ebenso wie der gefürchtete Perkolationseffekt, den Drosten bereits am 11. September im NDR-Podcast erläutert hat.
Diese Infektionskrankheit verbreitet sich sehr stark in Clustern, das ist die Überdispersion. Also wir haben schon Einzelübertragungsketten. Aber diese Einzelübertragungsketten verbinden die Cluster. Das ist so, wie wenn eine Wüstenrennmaus von einem Loch zum anderen rüberläuft, von einem Familienverband zum anderen.
Dafür muss man keine Mutation bemühen, die das Virus angeblich ansteckender gemacht hat. Tatsächlich ist die Mutation, auf die Anschober am 31. Oktober in der zib2 die “stärkere Dynamik der zweiten Welle” schob, schon im Juli weltweit zirkuliert. Für Superspreading müssen Covid19-Patienten nicht einmal hochinfektiös sein, wie noch im Fall des Rotary-Club-Clusters in Salzburg von der Landessanitätsdirektorin vermutet.
Es ist einfach exponentielles Wachstum, für das im Gegensatz zur ersten Welle keine oder ungeeignete Maßnahmen getroffen wurden, so haben die CSH-Forscher schon für die ersten Welle resümiert, dass Schulschließungen die wirksamste Maßnahme dargestellt haben.
Solidarität der Mehrheit für die Minderheit
Aufgrund der Cluster-Natur des Virus verursachen 10-20% aller Infizierten 80-90% der Folgeinfektionen. Leider wissen wir nicht, was die Individuen so besonders macht, dass der eine ganz viele Menschen ansteckt und andere gar keine. Es lässt sich nur vermuten, dass dies mit dem Zeitpunkt in der Infektion zu tun hat, also präsymptomatisch und asymptomatisch und damit unsichtbar, im Glauben, dass symptomatische Personen und solche mit Absonderungsbescheid sich nicht in Cluster-Situationen geben (alleine mir fehlt der Glaube). Ebenso mit der Größe und Anzahl von Cluster-Situationen und der Dichte an infizierten Menschen in geschlossenen Räumen. Die Lösung wäre gewesen, ebenjene Cluster-Situationen kompromisslos zu unterbinden, also Chor, Fitnessstudio, Wirtshaus (indoor!) und andere Situationen. Registrierpflicht unterbindet keine Clustersituationen!
Alle müssen Masken tragen, nicht nur jene mit Symptomen, weil eben auch lautes Sprechen oder starkes Atmen viele infektiöse Aerosole freisetzt. Je mehr Masken tragen, desto geringer das Ansteckungs- und Erkrankungsrisiko für jeden Einzelnen. Selbst eine gute (FFP2-) Maske schützt nicht vor einer Ansteckung, wenn im Klassenzimmer 25 Schüler und der Lehrer keine Maske tragen. Anfangs wurde explizit von Solidaritätsmaske gesprochen, was mit dem Aufkommen der Face Shields in (ungenügenden) Selbstschutz umgedeutet wurde.
Im weitesten Sinne bedeutet Solidarität nicht, dass sich alte, kranke und behinderte Menschen monatelang einsperren lassen müssen, damit eine Mehrheit an gesunden Menschen so weiter leben kann wie bisher. Da alle Menschen unabhängig ihres Gesundheitszustands schwer erkranken, lang erkranken und an Covid19 versterben können, heißt das, dass selbst bei geringen Risiken für schweren Verlauf, Tod oder Longcovid die nötige absolute Zahl an Infizierten für eine natürliche Herdenimmunität zu enormen Opferzahlen führen würde.
Wir wollen die Pandemie durchstehen, ohne zu verzichten. Nachvollziehbar, aber kontraproduktiv.
Slow Fox, 06.11.20