
Einkehr ja, aber nur draußen und mit Abstand, Hoher Lindkogel (10.09.)
Meinen ersten Übersichtsartikel schrieb ich an Tag 56 der Pandemie (06. Mai 2020), seitdem kamen neue Erkenntnisse hinzu, andere Erkenntnisse sind geblieben oder wurden sogar durch Studien gefestigt. Eine zentrale Erkenntnis ist geblieben, die ich hier gerne wiederhole:
“the most successful global leaders in fighting coronavirus have communicated clearly, displayed empathy and always favored science over politics” (Christiane Amanpour, CNN – 05.05.20)
Wie schon Anfang Mai werden immer wieder Aussagen getroffen, dass die Wissenschaftler ständig ihre Meinung ändern würden und man Verständnis für die Regierung haben solle, dass sie sich nicht so schnell anpassen können. Ich werde jedoch aufzeigen, dass wir die Grundlagen für effektive Maßnahmen und die mangelnden Grundlagen für Schnellschüsse schon seit Monaten haben und für parteipolitisch motivierte Scharmützel unnötig viel Zeit verschwendet wurde. Wie im Mai bin ich auch über sechs Monate nach Beginn der Pandemie weiterhin der tiefen Überzeugung, dass die Ausbreitung des Virus viel besser unter Kontrolle gebracht werden könnte, wenn man den Menschen die wissenschaftlichen Grundlagen erklären würde statt nur Verordnungen, Verschärfung von Regeln und Androhung von Strafen oder einem zweiten Lockdown – von dem jeder weiß, dass er Österreich in die schlimmste Rezession ever befördern würde.
Update, 24.09.: Kleinere Korrekturen (Hinweis ME/CFS), Spekulationen, Wording; 20:09: Klarstellung zum Thema Kinder, 20:34 : Aerosole
Übertragungswege
Wir wissen, dass der Hauptübertragungsweg die Aerosole sind und nicht die Tröpfcheninfektion, wie in meiner ersten Übersicht geschrieben. Von Aerosolen war damals in meiner Wissenschaftlerbubble noch nichts bekannt. Im Vordergrund standen zudem symptomatische Infektionen, wo logisch schien, dass Tröpfchen über engem Kontakt mit jemandem, der ständig husten oder niesen muss, das Virus übertragen. Aerosole sind winzige Tröpfchen, vergleichbar mit Rußpartikeln von Zigarettenrauch oder Nebelreißen, die aufgrund ihres geringen Gewichts lange Zeit in der Luft schweben können.

Die Übertragung von Mensch zu Mensch ist in Abb.1 skizziert. Die infizierte Person atmet große Mengen an Aerosolen aus, die je nach Größe unterschiedlich weit in den Atemwegstrakt vordringen können. Die kleinsten Partikel können bis in die Lunge eindringen, mittelgroße Partikel bis in die Bronchien und größere Partikel bis in den Rachen. Aerosole werden über Nase und Mund inhaliert, während Tröpfchen durch das Auftreffen auf die Schleimhäute von Augen, Nase und Mund infizieren. Tröpfchen, die nicht auf der Körperoberfläche landen, fallen innerhalb 1-2m Entfernung zu Boden. Aerosole können sich (seltener) auch auf den Augen ablagern. Zu große Partikel bleiben an der Rachenwand und Luftröhre hängen, zu kleine Partikel verhalten sich sehr diffusiv.
Die Skizze zeigt außerdem, wie effektiv selbst einfache OP-Masken dabei sind, Tröpfcheninfektion zu verhindern und die ausgestoßene Aerosolwolke deutlich zu verkleinern.

Abb.2 zeigt Irrtum und realitätsnahere Darstellung der Aerosole, die ich der FAQ von Jimenez entnommen und übersetzt habe.
Das Virus ist nicht nackt und nimmt vor allem in einem Aerosol nur einen geringen Anteil ein. Daraus wird auch deutlich, dass ein einzelnes Aerosol mit der geringen Menge an infektiösen Partikeln wahrscheinlich nicht für eine Infektion ausreicht. Bei SARS-1 fand man 43-280 PFU (plaque forming unit) als Virusdosis für eine Erkrankung, bei Influenza 0.7-3.5 PFU, jeweils in einem bestimmten Prozentanteil der exponierten Personen (Miller et al. 2020), es lässt sich jedoch keine quantitative Beziehung zur nötigen Anzahl der Virenpartikel selbst herstellen. Die genannten Zahlen beziehen sich meines rudimentären Wissens auch auf die Viruslast in Bezug auf Erkrankung und nicht Infektion alleine. SARS-CoV-2 ist jedenfalls nicht so ansteckend wie Masern oder Pocken, aber ansteckender als Influenza. Das aber ist kein Widerspruch zu Aerosolen.
Nach wie vor verbreiten Infizierte mit Symptomen (Husten, Niesen) mehr Viruspartikel als symptomfreie Menschen. Jedoch stößt alleine Sprechen bis zu 30 Mal soviele Aerosole aus wie ruhiges Atmen. Der Ausstoß steigt mit feuchter Aussprache, mit lautem Sprechen, Singen und Schreien. Die höchste Anzahl an Virenpartikel im Rachen findet sich um den Symptombeginn (+/- 2 Tage). Eine weitere Korrektur zum Mai: Damals schrieb ich vom notwendigen engen Kontakt (unter 2m Abstand) und über einen längeren Zeitraum (mindestens 10-15 Minuten). Die Abstandsregel bezieht sich allerdings auf die angenommene Tröpfcheninfektion, die auf einem historischen Irrtum beruht und für Aerosole eben nicht gilt. Das CDC in den USA überarbeitet gegenwärtig seine Richtlinien, um die Aerosolübertragung zu berücksichtigen. Der jahrzehntelange Chefberater für die US-Präsidenten in Gesundheitsfragen, Anthoni Fauci, hat inzwischen zugegeben, die Rolle der Aerosolübertragung unterschätzt zu haben. Lediglich in Österreich sind die AGES und ihr leitender Infektiologe, Prof. Allerberger, weiterhin der Meinung, die Mehrzahl der Infektionen geschehe über Tröpfcheninfektion, ohne dafür Details zu den Settings preiszugeben, wo seiner Beobachtung nach Tröpfcheninfektion dominiert habe.
In Abhängigkeit von der Frischluftzufuhr, vom Masken tragen und von der Anzahl der Personen lässt sich das Ansteckungsrisiko abschätzen. Bisher gibt es kaum Cluster-Ereignisse, mit Ausnahme des Fußballspiels in Bergamo, die im Freien stattgefunden haben. In Innenräumen ist die Ansteckungsgefahr also viel höher. Korrektur zur vorherigen Version: Im Freien sind Ansteckungen begünstigt, wenn sich gerade im Winterhalbjahr etwa flache Bodeninversionen bilden und kein Luftaustausch stattfindet. Aerosole können sich bei windschwachen Bedingungen lokal über Stunden anreichen, gefährdet sind dann z.b. belebte Fußgängerzonen inmitten von hohen Gebäuden. Dann raten Aerosolforscher, auch im Freien Masken zu tragen. Risikoärmer sind Orte, wo die Sonne scheint und wo Wind weht, so deaktiviert die UV-Strahlung das Virus auf Oberflächen und der Wind zerstäubt die Viruspartikel. Große Tröpfchen können auch im Freien ihr Ziel erreichen, kleinere Tröpfchen sind meist nach wenigen Sekunden verdünnt.
Sehr feuchte Luft wäre an sich hilfreich, weil die Aerosole dann rascher anwachsen und aufgrund der Schwerkraft zu Boden sinken. Kälte und trockene Luft sind für Aerosole günstig, daher auch bevorzugte Ansteckungen in Lagerhallen, Fleischfabriken und Kirchen. Die noch im April und bis heute immer noch beim Alpenverein beliebten Abstandsregeln bis zu 20 Meter beim Mountainbiken kann man jedenfalls ins Reich der Mythen befördern. Die zugrundeliegende Modellierung berücksichtigte Seitenwind nicht und selbst wenn man von schwer atmenden Mountainbikern ausgeht, wird das Virus im Freien dennoch rasch verdünnt, insbesondere in Bewegung. Es ist jedenfalls noch kein Fall bekannt, wo sich jemand beim Joggen oder Radfahren angesteckt hat. Im März und April liefen wir noch Slalom am Gehsteig, aber selbst das flüchtige Aneinandervorbeigehen reicht nicht für eine Infektion aus – außer es niest jemand mitten ins Gesicht. Selbst mit der 15-Minuten-Regel hätte man leicht nachvollziehen können, dass ein paar Sekunden Kontakt nicht ausreichen – die teilweise schikanösen Polizeikontrollen und drakonischen Strafen für Menschen, die auf einer Parkbank saßen, während zu dicht an ihnen vorbei Leute gingen, waren völlig unverhältnismäßig.
Ob Spanien oder Österreich, die Debatten um Verschärfungen von Maßnahmen laufen schon wieder in die falsche Richtung: Ausgangssperren, nur begründeter Aufenthalt im Freien (alleine), vorverlegte Sperrstunden – das sorgt lediglich dafür, dass sich die Menschen vermehrt in Innenräumen aufhalten, wo das Ansteckungsrisiko viel größer ist. So besteht auch die Gefahr, dass sich das Virus innerhalb der Familienhaushalte effektiver verbreitet und generell im privaten Raum, in den der Staat nicht eingreifen kann. Wir sollten aus den Erfahrungen der letzten Monate gelernt haben, dass wir das Virus nur stoppen können, indem wir unseren Lebensmittelpunkt ins Freie legen.
Schmier-/Kontaktinfektion:
Zu Beginn der Epidemie lernten wir als erstes Handhygiene, wie man richtig Hände wäscht und desinfiziert. Später kam das ausgiebige Desinfizieren von Oberflächen hinzu, etwa im Büro, das sich bis heute gehalten hat. Skurrilerweise habe ich schon beobachtet, wie das Reinigungspersonal während der Dienstzeiten ausgiebig die Oberflächen desinfiziert hat, daber aber keine Maske trug und deutlich näher als den einen Meter an die Kollegen heranrückte. Der Grund für diese Priorisierung der Infektionsgefahr liegt daran, dass es in der WHO keine Aerosolexperten gibt, dafür jede Menge Experten fürs Händewaschen. Weiters waren die ersten Experimente zur Überlebensfähigkeit viröser RNA auf Oberflächen mit unrealistisch hohen Virusmengen als Anfangsbedingung gestartet worden. Tatsächlich beträgt die Halbwertszeit des Virus relativ kurze sechs Stunden und nach einem Tag ist das Virus verschwunden. Je nach Virusmenge auch deutlich kürzer. Um sich an einer Armlehne oder Telefonhörer anzustecken, müsste die infizierte Person kurz zuvor draufniesen oder husten bzw. in die Hand husten und gleich darauf den Hörer angreifen. Es müssen schon einige Faktoren zusammenkommen, um sich so zu infizieren. Prof. Streeck fand in seiner Heinsbergstudie kein lebendiges Virus mehr auf Türklinken. Halten wir fest: Es ist nicht nötig, seinen Einkauf zu desinfizieren, aber man sollte sich nach dem Einkaufen die Hände waschen.
Wo steckt man sich am wahrscheinlichsten an?
Dazu hat der Aerosolwissenschaftler Jimenez folgende Eselsbrücke vorgeschlagen: A CIVIC DUTY (Bürgerpflicht)
- Avoid (Vermeide)
- Crowding, (Menschenansammlungen)
- Indoors, (Innenräume)
- low Ventilation, (schlechte Durchlüftung)
- Close proximity, (engen Kontakt)
- long Duration, (lange Aufenthaltsdauer)
- Unmasked, (Unmaskierte)
- Talking/singing/ (Sprechen und Singen)
- Yelling (Schreien)
Enger Kontakt ist nur ein Faktor unter vielen anderen, daher genügt Abstand halten alleine nicht, schon gar nicht in Innenräumen mit schlechter Belüftung und vielen Menschen
Abb.3 zeigt anhand einer Matrix, wie jeder für sich selbst das Infektionsrisiko abschätzen kann – Voraussetzung ist, dass es sich bei der vermuteten infizierten Person um eine symptomfreie Person handelt.
Dann hängt es davon ab, ob der Kontakt für kurze oder lange Zeit bestand, ob Masken getragen wurden, waren viele oder wenig Menschen anwesend, fand es im Freien statt oder in einem fensterlosen Keller. Waren die Menschen laut oder herrschte Stille? Umluft oder Deckenventilator reichen nicht aus, denn sie tauschen die Luft nicht aus, das können nur Frischluftzufuhr, bestenfalls mit HEPA-Filter. So verwundert es nicht, weshalb typische Clustersituationen die Folgenden sind: Bars, Restaurants, Chorprobe, Gottesdienst, Fitnessstudio, Schulunterricht und Vorlesungen, Kellerparty und Fußballspiele, aber weniger draußen als Zuschauer, sondern das Bier danach im Lokal, ebenso Feuerwehrfeste usw. Eine umfassendere Übersicht über riskante Aktivitäten gibt es hier (auf Englisch).
In der aktuellen Lockerungsverordnung müssen Restaurantgäste Masken tragen, ausgenommen am Tisch. Leider macht das Virus keine Pause im Sitzen. Das zeigt das Beispiel eines Clusters in Südkorea, wo eine Frau bei Starbucks 27 weitere Kunden infiziert hat, die saßen an ihren Tischen und aßen und tranken. Keine der Angestellten wurde infiziert, die alle im gesamten Zeitraum Masken trugen.
Ehe wir uns den Masken zuwenden, sollten wir noch klären, wer am ansteckendsten ist.
Wie ansteckend sind infizierte Personen?
Jeder Corona-Infizierte steckt im Schnitt 2-3 weitere Personen an, das ist deutlich weniger ansteckend als bei Masern (15!). Viele Virusträger sind zwar ansteckend, haben aber mitunter keine Gelegenheit, das Virus weiterzugeben in der ansteckendsten Phase. 10-20% aller Infizierten sind für 80-90% aller Infektionen verantwortlich. Die Rede ist von den berüchtigten Superspreadern. Diese Personen sind hochansteckend aus noch unbekannten Gründen. Hochansteckend darf man aber nicht damit verwechseln, dass ihre Tröpfchen oder Aerosole besonders weit fliegen, wie selbst Ärzte im Fall des Rotary Club-Clusters in Salzburg vermutet haben (wonach die Existenz von Aerosolen weiterhin geleugnet wurde), sondern dass die Aerosole wahrscheinlich mehr infektöse Virenpartikel enthalten als bei weniger ansteckenden Infizierten, also in der ansteckendsten Phase zur falschen Zeit am falschen Ort (Menschenansammlungen).
Der Mythos, Kinder spielen keine Rolle im Infektionsgeschehen, der während der letzten Monate gebetsmühlenartig von Politikern, aber auch von Experten wiederholt wurde, ist inzwischen widerlegt: Kinder zeigen durch alle Altersgruppen eine mit Erwachsenen vergleichbare Viruslast und sind möglicherweise ähnlich ansteckend wie Erwachsene. Kleinkinder können sich ebenfalls infizieren und andere anstecken. Dr. John Campbell gehörte zu den Experten, die von Beginn vermutet haben, dass Kinder eine tragende Rolle bei der Virusübertragung spielen wie bei anderen Viruserkrankungen auch (z.b. Influenza und gewöhnliche Coronaviren). Warum kommt das so überraschend? Im Frühling und Sommer waren die Schulen geschlossen. Kinder hatten weniger Sozialkontakte, sie wurden deutlich weniger getestet, zumal die Infektion bei ihnen selbst häufiger symptomfrei verläuft und ein Schnupfen nicht weiter auffällt. Entsprechende Antikörperstudien waren wenig aussagekräftig. Seit die Schulen wieder offen sind und ohne Masken unterrichtet wird, steigen die Zahlen rasant an. Der zweite Lockdown in Israel ist maßgeblich auf zahlreiche Cluster-Ausbrüche an den Schulen zurückzuführen.
Neuere wissenschaftliche Veröffentlichungen und konkrete Beobachtungen in einigen Ländern deuten darauf hin, dass die initial teilweise angenommene, minimale Rolle von Kindern in Frage gestellt werden muss. Die Mehrheit der frühen Studien wurden unter den (Ausnahme-)Bedingungen weitgreifender kontaktreduzierender Regelungen (sogenannter „Lockdown“) mit Schulschließungen oder in der Zeit der niedrigen Grundinzidenz unmittelbar nach dem Lockdown in Deutschland durchgeführt. Sie haben somit als Entscheidungsgrundlage nur einen eingeschränkten Aussagewert für die in naher Zukunft zu erwartende Situation in Deutschland. Unter bestimmten Umständen kann es sein, dass Kinder einen nicht zu vernachlässigenden Teil der Infektionen mit SARS-CoV-2 ausmachen.
(Stellungnahme der Gesellschaft für Virologie, 06.08.20)
Ergänzung, 25.09.: Unklar ist noch die Ansteckungsgefahr der Kinder untereinander. Laut AGES finden Übertragungen von Kindern zu Erwachsenen hin finden statt, aber nicht zwischen den Kindern. Dagegen sprechen allerdings die hohen Zahlen an Neuinfektionen, alleine in der zweiten Septemberwoche stammten 45% aller Neuinfektionen von Schülern (0-19)! In Frankreich stehen Schulen an zweiter Stelle bei den häufigsten Ansteckungsorten.

Abb.4: Die Gegenüberstellung von Neuinfektionen nach Altersgruppen und zeitlichem Verlauf seit Mai zeigt, dass das Infektionsgeschehen die letzten Wochen wieder deutlich in alle Altersgruppen diffundierte.
Ebenso ist ein klarer Zusammenhang von Schulbeginn und Anstieg bei den Unter-15-jährigen erkennbar.
Die wochenlang relativ gleichbleibende Gruppe zwischen 15 und 55 war dafür verantwortlich, dass trotz hoher Zahl an Neuinfektionen die Zahl der Hospitalisierten und Todesfälle nur sanft anstieg.
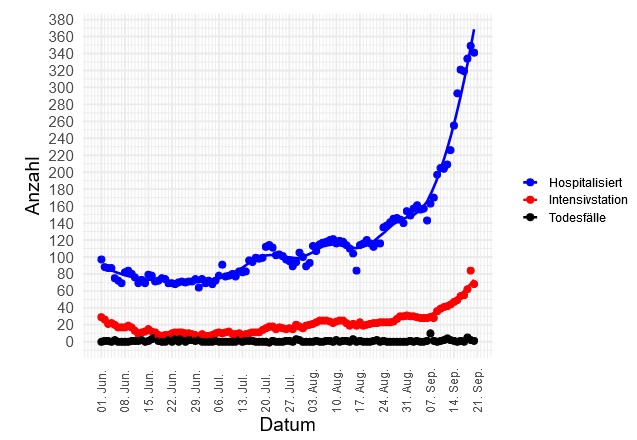
Abb 5.: Mit der Verlagerung in höhere Altersgruppen steigt auch die Zahl der Hospitalisierten und mit Verzögerung jene der Intensivpflichtigen wieder an.
Diese Grafik widerlegt gleich mehrere Mythen bzw. Hoffnungen: Das Virus ist den Sommer über nicht harmloser geworden, es hat lediglich jüngere Menschen vermehrt betroffen, die seltener schwer erkranken. Wenn vermehrt wieder ältere Menschen betroffen sind, muss man auch wieder mit einem Anstieg bei den Todesfällen rechnen. Dieser könnte dennoch etwas geringer ausfallen als bei der ersten Welle, weil inzwischen bessere Behandlungsmöglichkeiten bekannt sind. Problematisch wird es allerdings dann, wenn zusätzlich zu den Covid-Patienten im Winter die Influenzawelle kommt. Auch darunter befinden sich, vorwiegend ältere, Patienten, die hospitalisiert werden müssen. So können trotz der hohen Intensivbettenkapazitäten in Österreich im Vergleich etwa zu Spanien die Spitäler an ihre Grenzen kommen und Triagen notwendig werden. Dann können auch verunfallte oder erkrankte Menschen sterben, die nicht an Covid19 erkrankt sind. Das Ziel muss also unter allen Umständen sein, die Zahl der Neuinfektionen möglichst niedrig zu halten, da Covid19, wie zurecht immer wieder angemerkt wird, nicht die einzige Bedrohung der Gesundheit ist.
Chronische Beschwerden und Spätfolgen (“Longcovid”)
Anfang Mai wusste man naturgemäß noch sehr wenig über chronische Folgebeschwerden der Infektion. Die ersten Berichte trudelten Ende April vor allem aus Tirol ein, wo es wegen der Nähe zum Clustergeschehen in Ischgl die meisten schweren Verläufe gab. Anfangs waren es überwiegend Berichte über Lungengewebsschäden (“ground glass opacity”), später häuften sich Berichte über Schäden an allen Organen, vor allem am Herz, an den Nieren, aber auch im Gehirn, mit neurologischen Schäden (Schlaganfälle, Epilepsie, Lähmungen, kognitive Störungen). Diese können alle Altersgruppen betroffen, auch junge Menschen, wozu es inzwischen etliche Einzelschicksalsberichte, aber auch breiter angelegte Studien gibt. Insbesondere chronische Erschöpfungszustände, die an ME/CFS denken lassen, werden auch beobachtet – auf Twitter kann sich jeder selbst ein Bild unter dem Hashtag #meawarenesshour machen, das lege ich jedem nahe, der sich jetzt beklagt, dass Covid19 zu viel Platz einnimmt in der Berichterstattung und andere Krankheiten angeblich ignoriert werden. Auch gänzlich symptomfreie Patienten können pathologische Lungengewebsveränderungen im CT zeigen. Selbst nach mildem Verlauf raten Ärzte, mit der Wiederaufnahme sportlicher Aktivitäten zu warten, um keine Herzmuskelentzündung zu riskieren.
Warum bisher in allen Ländern außer Österreich umfassend über Spätfolgen berichtet und aufgeklärt wird, ist mir persönlich ein Rätsel. Österreich ist kein besonders wissenschaftsaffines Land, seine Wissenschaftler sind nicht besonders gut vernetzt mit dem Ausland. Das kann ich aus eigener Erfahrung mehrfach bestätigen. Dennoch sollte es möglich sein, im 21. Jahrhundert mit 4G-Internet sich mit internationalen Forschern und Ärzten auszutauschen und nicht so zu tun, als ob uns das alles nichts anginge. Das amtliche Dashboard, das nur “genesen” und “tot” kennt, aber nichts dazwischen, trägt nicht zur Aufklärung dieses Irrtums bei. Wie fühlen sich die erkrankten Menschen, die immer noch unter #Longcovid leiden oder gar dauerhafte Schäden erlitten haben, etwa nach wochenlanger Beatmung oder durch Blutgerinnsel (bis hin zu Amputationen)? Sie tauchen in der öffentlichen Berichterstattung nirgends auf, und wenn doch, dann wird der Bezug zu psychischen Vorerkrankungen hergestellt – von dort ist der Weg nicht weit zur eingebildeten Krankheit und der falschen Lebenseinstellung, eben jene Erfahrung, die viele ME/CFS in Gesprächen mit Mitmenschen und Ärzten häufig machen müssen.
Ein schwerer Verlauf hängt nicht nur von Vorerkrankungen ab, sondern auch von der Virusdosis, die man bei der Infektion erhält Die Dosis macht klassisch das Gift. Schwere Krankheitsverläufe führen tendenziell eher zu chronischen Beschwerden und Langzeitfolgen, selbst wenn das Virus längst aus dem Körper ausgeschieden wurde und der Patient in der Statistik daher als “genesen” gilt. Es muss daher das oberste Ziel sein, nicht nur Tote zu verhindern, sondern dass Erkrankte ins Spital müssen. Im besten Fall verringert man die Virusdosis durch die bekannten Hygieneregeln, durch das Meiden von Kontakten in den risikobehafteten Situationen, und durch Masken.
Masken und Gesichtsvisiere (Face Shields)
Anfangs war die WHO dagegen und sie hat sich lange geweigert, den Nutzen der Masken anzuerkennen. Inzwischen gibt es über 70 Studien, die den Nutzen klar belegen und zahlreiche Videos, die den Vorteil von Masken gegenüber einfachen Halstüchern zeigen.
Davon ausgenommen sind jedoch klar Gesichtsvisiere. Der ORF weiß das erst seit gestern, bekannt ist es aber schon viel länger. Lindsey et al. (2014) untersuchte bereits die Wirksamkeit von Face Shields gegen Aerosole und kam zu dem Schluss, dass sie eine sinnvolle Ergänzung zum Mund-Nasen-Schutz darstellen können, aber kein Ersatz dafür sind. Der ORF-Artikel bezieht sich u.a. auf eine Studie von Monica Gandhi, deren Aussagen ich bereits Mitte Juli in einer Expertenrunde auf Youtube vernommen habe. Face Shields erzeugen außerdem einen Unterdruck hinter der Maske, sodass beim Gehen Aerosole hinter die Maske zum Gesicht hin gesaugt werden. Das ist keine Vermutung, sondern simple Physik! In Deutschland entschied ein Verwaltungsgericht, dass Face Shields die klassische Maske nicht ersetzen können, mit der Begründung, dass nur eng anliegende, gut abdichtende Masken das Risiko deutlich verringern können, dass Aerosole in die Umgebung entweichen.

Abb.6: Filtermechanismen bei Mund-Nasen-Schutzmasken, Quelle: Wikipedia
Masken funktionieren anders als viele denken, sie machen nicht nur die Zwischenräume eng, sodass das Aerosol oder Tröpfchen darin steckenbleibt, sondern sie filtern durch Abfangen, Trägheitseinschlag, Diffusion und elektrostatischer Anziehung (Tcharkhtchi et al., 2021).
Die meisten FFP2/3-Masken haben inzwischen kein Ventil, sie schützen nicht nur sich selbst, sondern auch andere. Masken mit Ventil sorgt nämlich dafür, dass die eigene Atemluft ungefiltert und durch das Ventil beschleunigt nach außen gelangt.
Im Gegensatz zum Mai kann man Masken nun auch als Eigenschutz betrachten. Ghandi and Rutherford (2020) haben gezeigt, dass Maskentragen die eingeatmete Viruslast reduziert und damit für vermehrt asymptomatische oder milde Verläufe der Infektion sorgen können. Drosten hält das aber noch für Spekulation. Variolation war ein Prozess, der benutzt wurde, als es noch keine Impfung gegen Pocken gab. Dabei gab man empfänglichen Personen Material einer infizierten Person, um eine milde Infektion und nachfolgende Immunität zu erreichen. Masken könnten daher eine Strategie sein, nicht nur die Infektion selbst zu verhindern, sondern auch mildere Verläufe herbeizuführen, sodass das Gesundheitssystem nicht überlastet wird, bis ein Impfstoff zur Verfügung steht.
Masken sollte man immer tragen, wenn man sich längere Zeit in der Nähe von Menschen bzw. Menschenansammlungen aufhält – auch im Freien. Während symptomatische Verdachtsfälle leicht identifiziert werden können, ist es unmöglich, zu asymptomatischen oder präsymptomatischen Personen Abstand zu halten. Daher ist es nicht nur unhöflich, sondern erhöht auch das Risiko, wenn Personen in öffentlichen Verkehrsmitteln zum Telefonieren die Maske absetzen. Wenn man den Menschen stärker vermitteln könnte, dass nicht nur FFP-Masken, sondern auch einfache Masken einen gewissen Eigenschutz bieten, würden sie sie vielleicht aus lauter Egoismus konsequenter tragen.
Im Zweifelsfall den Mund halten verhindert die meisten Ansteckungen!
Abb.7: Virenspuckschanzen sind KEIN ausreichender Mund-Nasen-Schutz!
Von den Wissenschaftlern, die im April 2020 noch eine Gesichtsmaske entwickeln wollten, die die Farbe wechselt, wenn das Virus auf dem Stoff erkannt würde, hat man leider nichts mehr gehört. Dabei würde eine solche Erfindung schlagartig alle symptomfreien Covid19-Träger identifizieren und könnte die Pandemie beenden.
Zur Wiederbeaufbereitung von Masken kann man sich merken, dass die Temperatur weniger entscheidend ist, sobald Seife oder Waschmittel zugegeben wird. Das SARS-CoV-2 besitzt eine Hülle und ist leichter zerstörbar als etwa Rhino- oder Noroviren (ohne Hülle). Sonst genügt Erhitzen bei 60°C für 30 Minuten. Nachdem das Virus auch ohne Zutun höchstens 24 Stunden auf unbelebten Oberflächen überlebt, kann man Masken wiederverwenden, sie sollten allerdings an einem trockenen Ort aufbewahrt werden und nicht in der Hosentasche, wo sich Keime und Bakterien wohlfühlen.
Nachdem es utopisch ist, Masken im Restaurant am Tisch zu tragen, bleibt leider nur die einzig logische Konsequenz: Innenräume in Restaurants meiden, wenn sie schlecht belüftet sind. Das Virus macht beim Essen keine Pause.
Zu guter Letzt: Das Positionspapier, das beim Umweltministerium aufgelistet ist, erkennt Aerosole als wichtigen Übertragungsweg an. Im Gegensatz dazu ist das Handbuch des Arbeitsministeriums noch nicht auf dem neuesten wissenschaftlichen Stand. In den aktuellen Richtlinien der Regierung wird das Gesichtsvisier dem Mundnasenschutz gleichgesetzt, außerdem hat man in der entsprechenden Verordnung bei “Mund- und Nasenbereich gut abdeckend” das “gut” gestrichen.
Wer bis hierhin durchgehalten hat, soll selbst entscheiden, ob er es immer noch für eine gute Idee hält, ein Gesichtsvisier zu tragen. Denkt bei Eurer Entscheidung bitte auch an Eure Mitmenschen!
Diagnostik
Im Mai sprach ich lediglich von zwei Nachweisen des Virus, dem PCR-Test und dem Antikörpertest. Tatsächlich gibt es drei Nachweise, der Antigentest kommt hinzu. Die nachfolgende Erklärung ist im Wesentlichen eine Zusammenfassung des letzten NDR-Podcasts mit Prof. Sandra Ciesek (Nr. 57, 22.09.) auf wesentliche Aspekte.
Sensitivität: Test ist korrekt positiv (der Patient ist wirklich infiziert).
Spezifität: Test ist korrekt negativ (der Patient ist wirklich nicht infiziert).
Direkte Virusnachweise
- PCR-Tests (polymerase chain reaction) weisen die RNA nach
- Antigentests weisen Proteine des Virus nach
Indirekte Virusnachweise
- Antikörpertests funktionieren über einen Bluttest, entweder über einen ELISA-Test (Enzyme-linked Immunosorbent Assay) oder über einen Neutralisationstest (Goldstandard). Dabei ist ein S3-Labor nötig (Sicherheitsstandard). Dabei werden Zellkulturen angezüchtet. Wenn das Serum des Patienten bewirkt, dass Zellen nicht mehr infiziert werden, liegen neutralisierende Antikörper vor. Antikörpertests sind für Individuen wenig aussagekräftig, bei großen Populationen aber sinnvoll (Hinweis auf Durchseuchung).
Alternative zum Nasen-Rachen-Abstrich: Gurgeltest
Wenn Abstreicher den weichen Gaumen nicht sehen oder die Nase sehr eng ist, wären zusätzliche Gurgel/Speicheltests sinnvoll.
Stuhlproben:
Lange nachweisbar, vereinzelt infektiös, als generelles Screening nicht sinnvoll, erst ab der 2./3. Krankheitswoche. Wenn Virus nicht mehr im Rachen nachweisbar ist, kann die Stuhlprobe die Diagnose sichern.
Abwassertest als Frühwarnsystem: Menge an Genmaterial korreliert mit Anzahl der Infektionen in der Region – ist im Abwasser nicht ansteckend.
Umgekehrt sind Infizierte nach Abklingen der Symptome im Extremfall noch bis zu einem Monat positiv im RNA-Nachweis, aber nicht zwingend ansteckend. Derzeit wird davon ausgegangen, dass nach rund 8 Tagen keine ansteckende Viren-RNA mehr gefunden wird.
Funktionsweise der PCR-Tests:
In mehreren Zyklen wird Erbgut vervielfältigt mittels Polymerase, Nukleotide und Primer. Dabei wird der Mix mehrmals erhitzt und abgekühlt. Niedriger CT-Wert bedeutet: Wenige Zyklen notwendig, um das Virus sichtbar zu machen (viel Virusmenge da). Es gibt keine CT-Schwellenwerte. Bei frisch Erkrankten kann der CT-Wert schwanken, nach 7-10 Tagen können keine Viren mehr angezüchtet werden (durchgemachte Infektion), Patient wäre nicht mehr infektiös.
Aber: Nicht falschpositiv, sondern klinisch nicht relevant! Falschpositive sind extrem selten, weil immer 2 oder 3 Gene getestet werden. Das Ergebnis wird im Prozess kontrolliert und medizinisch überprüft (Plausibilität, passt Befund zum klinischen Kontext). Bei unterschiedlichen CT-Werten für die einzelnen Gene wird neuer Abstrich angefordert.
Vorteil der PCR: Sie kann nachweisen, ohne dass das komplette Bild der Erkrankung vorliegen muss.
Falschnegative Proben entstehen, wenn zu früh getestet wird (gestern Kontakt zu erkrankter Person, heute sofort zum Arzt) oder durch technische Probleme (Probe zu lange unterwegs, schlecht gelagert, zu wenig Abstrichmaterial, ungleich verteilt).
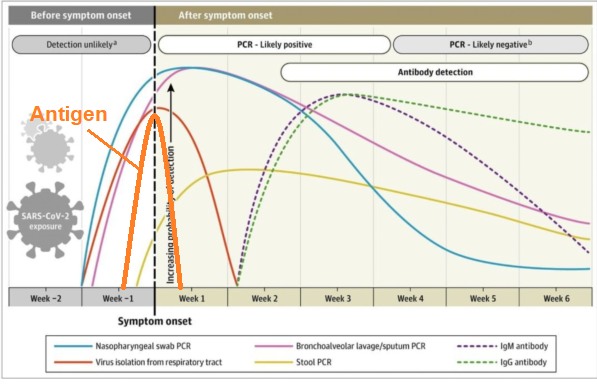
Abb.7: Übersicht über verschiedene PCR- und Antikörpernachweise abhängig vom Erkrankungsverlauf, Grafikquelle: Sethuraman et al. (2020), Antigenkurve nachträglich eingefügt
Antigentests: Sinn ist, den Zeitpunkt der höchsten Viruslast zu erwischen, wenn die Menschen am ansteckendsten sind. Sie sind zwar weniger sensitiv (erkennen nicht jede Viruslast), aber schnell. Für symptomfreie Verdachtsfälle eine gute Idee (z.b. Reisen, Altersheim). Bei positivem Antigentest sollte man bestenfalls am gleichen Tag einen PCR-Test durchführen.
Menschen mit Symptomen sollten immer einen PCR-Test bekommen, um sicher zu sein, woher die Symptome stammen, damit man schnell richtig behandeln kann. Künftig wird es einen Doppel-PCR-Test geben, der Influenza und Corona gleichzeitig detektieren kann (1 Abstrich für beide Viren).
Was ist Covid19?
Eine endothelische Erkrankung, “a really nasty disease”, wie es manche formulieren, die auf Lunge, Herz, Nieren, Gehirn und die Gefäße geht und die über den Riechnerv ins zentrale Nervensystem gelangt, daher der Verlust von Geruch- und Geschmacksinn bei Zwei Drittel der Betroffenen. Bei Kindern treten Magendarmbeschwerden häufiger auf.
In der Frühphase kann man nur auf typische Symptome einer Infektion zu achten versuchen, nach Auftreten der ersten Symptome ist es ratsam, sich mit einem Finger-Pulsoxymeter regelmäßig zu überwachen. Ein Abfall der Sauerstoffsättigung könnte z.b. ein Anzeichen sein, dass die Lunge beteiligt ist. In anderen Empfehlungen wird bei völliger Symptomfreiheit (ohne positiven Test) angeregt, weiterhin regelmäßig Sport zu betreiben und damit zu prüfen, ob es zu einem unerklärlichen Leistungsabfall kommt. Ich hab das übrigens gemacht und hatte am Pfingstmontag bei einer Wanderung diesen unerklärlichen Abfall mit überhöhtem Puls. Es stellte sich als Folge einer unerkannten Hausstaubmilben- und Pollenallergie heraus. False Alarms sind also möglich!
Hilfreich für Hausärzte bzw. auch Contact Tracer wäre ein Risikoprofil: Risikoverhalten, Reisen, Superspreaderevents, evtl. Kontakt mit Infizierten, Risikofaktoren für schweren Verlauf und eine Liste mit häufigen Superspreaderevents, sodass jeder sich leichter tut, nachzuvollziehen, wo er zuletzt war oder was er vermeiden könnte.
Behandlung und Impfstoffe
Das übersteigt eindeutig mein laienhaftes Fachwissen zum Thema und überlasse ich daher Experten. Florian Krammer, der Erfinder des ersten Antikörpertest, hat ein Impfstofftutorial für das Wochenende (26./27.09.) angekündigt.
In meinem Untermenü Impfstoffe und Medikamente habe ich einige Artikel verlinkt.
Zusammenfassung:
Im Gegensatz zu meinem ersten Beitrag im Mai haben sich ein paar fundamentale Ansichten (Einsichten) zum Virus doch gravierend geändert, insbesondere der Paradigmenwechsel beim Übertragungsweg. Nicht Tröpfchen- und Schmierinfektion treiben die Pandemie an, sondern Aerosole. Kontaktinfektion spielt nur eine geringe Rolle, Tröpfchen wären im engen Kontakt denkbar. Wir wissen außerdem, dass Masken auch einen gewissen Eigenschutz bieten, selbst wenn es sich nicht um FFP2/3-Masken handelt, indem sie Infektionen gänzlich verhindern können oder die Viruslast reduzieren. Wir wissen, dass wir uns nicht mehr davor fürchten müssen, wenn wir einander am Gehsteig nicht ausweichen können.
Wir wissen, dass die Treiber der Pandemie einerseits Cluster-Situationen sind, in denen eine einzelne hochansteckende Person eine Vielzahl anderer Menschen infizieren kann (Superspreader), andererseits geht die höchste Ansteckungsgefahr von Menschen m Symptombeginn herum (+/-2 Tage) aus, also auch dann, wenn sie noch symptomfrei sind. Durchwegs symptomfreie Infizierte übertragen deutlich seltener (ca. 15-20%) als symptomatische Infizierte (und damit präsymptomatische). Problem für die Prävention: Es spielt für die Bevölkerung keine Rolle, da symptomfreie Infizierte bis zum Auftreten erster Symptome nicht wissen, ob sie infiziert sind. Das erfahren sie höchstens zufällig als Kontaktpersonen oder durch Massentests als Teil einer vulnerablen Gruppe (Schule, Altersheim, Firmen). Neu, aber nicht für alle, ist die Erkenntnis, dass “Kinder keine Bremsklötze in der Pandemie” (Zitat Michael Wagner) sind. Hier wachsen derzeit Fallberichte, auch von Cluster-Infektionen.
Sehr viel getan hat sich beim Thema Spätfolgen und chronische Beschwerden, insbesondere auch mit der Erkenntnis, dass Covid19 keine gewöhnliche Grippe ist, sondern ein Virus, dass über die Blutgefäße auf die Organe geht. Selbst wenn die Viren-RNA längst aus dem Körper gespült wurde, können Symptome wochenlang andauern. Dauerhafte Spätfolgen sind nicht ausgeschlossen, wenn die Organe beteiligt sind. Zu hoffen bleibt, dass Ärzte und Wissenschaft die chronische Erkrankung ME/CFS jetzt ernster nehmen. Sie zählt zu den chronischen Krankheiten mit der niedrigsten Lebensqualität, noch niedriger als bei Multipler Sklerose. Zwischen Schwere des Covid19-Verlaufs und ME/CFS gibt es keinen nachgewiesen Zusammenhang (Vorsicht: kleine Studie, n = 128).
Wir wissen, dass der Immunitätsnachweis Wunschdenken bleiben wird, weil die Antikörper bei vielen so rasch verschwinden, dass sie nach wenigen Monaten nicht mehr nachweisbar sind. Die wenigen Zweitinfektionen zeigen, dass eine schwere Erstinfektion oft eine mildere Zweitinfektion nach sich zieht, wie es der Normalfall wäre. Allerdings können milde oder symptomfreie Erstinfektionen schwere Zweitinfektionen bedeuten, also schützt die durchgemachte Infektion für sich nicht vor einer erneuten Ansteckung.
Dafür haben wir jetzt Antigentests und könnten diese bald so breit einsetzen, dass man innerhalb von 15 Minuten und vielleicht noch kürzer sieht, ob man negativ ist. Das spart Ressourcen bei den PCR-Tests. Diese wiederum werden in Österreich nun zunehmend auf Gurgeltests umgestellt, wodurch es ebenfalls weniger medizinisches Personal braucht.
Eine wichtige Erkenntnis sollte sein, dass wir draußen sicher sind als drinnen, und wir alles dafür tun sollten, uns so oft wie möglich draußen aufzuhalten, auch wenn es jetzt bald kälter wird.
Eine letzte Erkenntnis als Erfahrung aus der ersten Welle, die leider zu schnell wieder vergessen wurde:
Der Anteil der Verstorbenen […] hat im Vergleich zum Höchststand […] deutlich abgenommen. Dafür gibt es hauptsächlich zwei Gründe: Erstens erkranken aktuell jüngere Menschen und zweitens wird breiter getestet. Letzteres bedeutet, dass auch mildere Fälle erkannt werden. Es ist unwahrscheinlich, dass sich das Virus verändert hat und weniger gefährlich geworden ist. Wenn sich wieder vermehrt ältere Menschen anstecken, werden wieder mehr schwere Fälle und Todesfälle auftreten. Wir können weiterhin schwere Erkrankungen und Todesfälle nur vermeiden, indem wir die Ausbreitung von SARS-COV-2 verringern.”
Das bezieht sich auf Deutschland, gilt aber genauso für Österreich. Wir leben nicht auf einer Insel mit einer harmlosen Virusvariante.
Last, but not least: Ich habe Meteorologie studiert, nicht Medizin. Check, check, recheck, doublecheck. Dieser Text ist Ausdruck meiner Privatmeinung. Ich habe bewusst fachlich detaillierte Zusammenhänge gemieden. Das ist Sache von Experten.
Etwaige Formatierungsfehler sind Folge des neuen, bedienungsfeindlichen Blockeditors von WordPress.


Sorry das ist der link
https://infektiologie.co.at/e_learnings/wer-soll-wann-wie-getestet-werden
LikeLike