Heute ging eine APA-Meldung durch die Medien, wonach Covid19 im Jahr 2024 mehr Todesfälle als die Influenza gefordert hätte. Konkret ist von 1212 Todesopfern durch SARS-CoV2-Infektionen und von 624 Influenzatoten die Rede. Demnach wäre Covid19 im Jahr immer noch doppelt so tödlich wie Influenza gewesen. Diese Werte können aber nicht stimmen. Warum nicht?
| Jahr | Covid (Statistik Austria) | Covid (Statistik Austria an+mit) | Covid (AGES-Modell, pro Jahr) | Covid (AGES/EMS) | Influenza (Statistik Austria | Influenza (AGES-Modell, pro Saison) |
|---|---|---|---|---|---|---|
| 2015 | – | – | – | – | 91 | 259 |
| 2016 | – | – | – | – | 73 | 4436 |
| 2017 | – | – | – | – | 226 | 2851 |
| 2018 | – | – | – | – | 451 | 1373 |
| 2019 | – | – | – | – | 308 | 834 |
| 2020 | 6491 | 7859 | 7530 | 299 | ||
| 2021 | 7863 | 9067 | 9211 | 6 | ||
| 2022 | 6317 | 8055 | 4912 | 342 | 4020 | |
| 2023 | 2719 | – | 2512 | – | 447 | |
| 2024 | 1212 | – | 1849 | – | 624 |
Die Daten stammen aus mehreren Quellen, vom saisonalen Influenza-Modell (KW 40 bis 20) der AGES, auf Covid hochgerechnet mit KW21 bis KW20 (ganzjährig). Die Todesursachen der Statistik Austria fußen auf der ärztlichen Leichenschau, die im Totenschein dokumentiert wird. Von 2020 unterschied man zudem noch zwischen “an Covid gestorben” und “mit Covid gestorben” (Covid als Begleiterkrankung beschleunigt den Todesprozess) – siehe Epidemiologe Zangerles Erklärung auf BS.
Das sieht nach einer GIGO-Geschichte aus (garbage in – garbage out). Das AGES-Modell ist mit dem Influenzamodell bei Covid19 näher an der Statistik Austria als bei Influenza selbst, wo es nach einer dramatischen Unterschätzung aussieht. Die erste Saison ohne Schutzmaßnahmen 2022/2023 verlief schwer mit geschätzt 4000 Toten, aber nur 342 laut Totenschein. In der Saison 2024/2025 gab es eine Driftvariante von H3N2 mit drei Mutationen, die Influenzasaison verlief eher schwer und dafür lag die Anzahl der Todesopfer erneut recht niedrig bei 624. Der Vergleich von Schätzung und offiziellen Toten zeigt eine eklatante Diskrepanz (Untererfassung). Auch bei Covid19 wird es eine Dunkelziffer geben. Deswegen sind Aussagen wie in der APA, wonach Covid deutlich tödlicher sei als Influenza, zumindest aufgrund der verfügbaren Datenlage gar nicht zulässig. Meldepflicht besteht weder für Influenza noch SARS-CoV2.
Alterstruktur nach Statistik Austria
| Alter | Covid19 | Influenza |
|---|---|---|
| 0-9 | 3 | |
| 10-19 | 1 | 2 |
| 20-29 | 2 | 1 |
| 30-39 | 1 | 3 |
| 40-49 | 7 | 1 |
| 45-49 | 2 | 5 |
| 50-59 | 12 | 27 |
| 60-69 | 70 | 61 |
| 70-79 | 208 | 133 |
| 80-89 | 585 | 270 |
| 90 und älter | 326 | 118 |
Man kann lediglich sagen, dass beide Erkrankungen für sehr alte Menschen (ab 70 aufwärts) deutlich gefährlicher sind als für Kinder und erwerbstätige Menschen. Darauf basieren auch Impfempfehlung und Notwendigkeit für Paxlovid, um ebenjene Todesfälle zu verhindern.
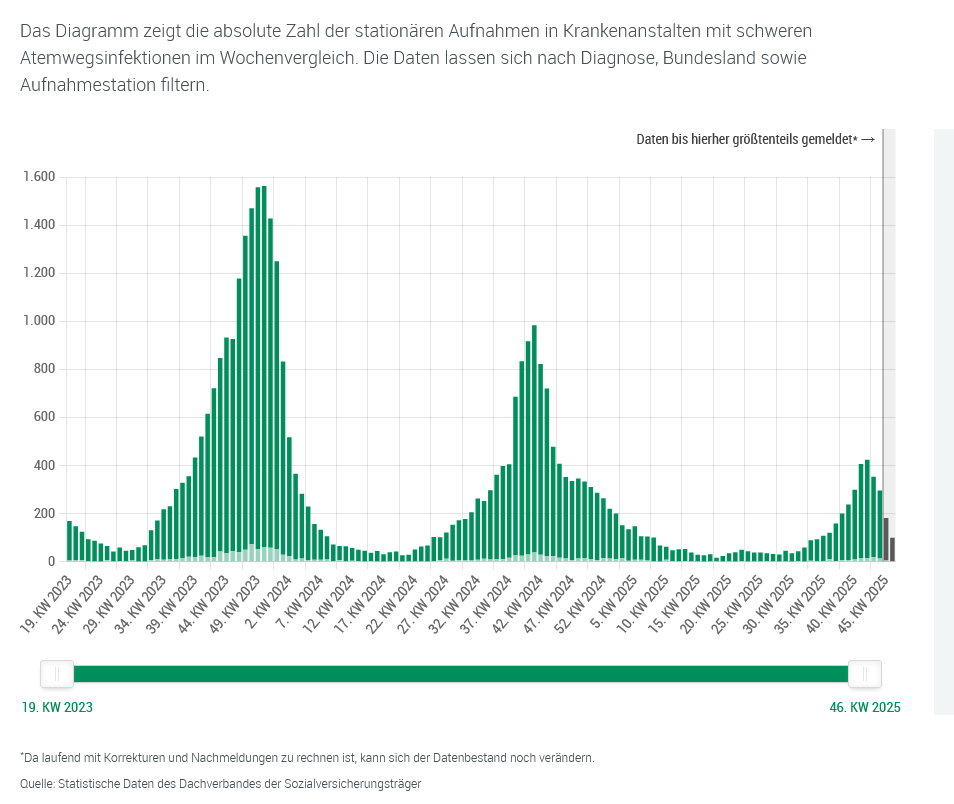
Die Spitalsaufnahmen scheinen den Höhepunkt bei Covid überschritten zu haben, auch wenn es noch zu Nachmeldungen kommen wird. Die Aussage, dass SARS-CoV2 die Influenza hinsichtlich Krankheitslast übertrifft, sollte man aber mit Vorsicht genießen – aktuell stimmt es natürlich, aber sobald Influenza an Fahrt aufnimmt und die Covid-Welle ablöst, wird sich das Verhältnis wahrscheinlich umdrehen. In der Saison 2023/2024 waren es zu Spitzenzeiten 650 Aufnahmen pro Woche, 2024/2025 über 700 bei Influenza. Heuer weist die H3N2-Variante sieben Mutationen am Spike-Protein auf.
“Praktisch seit Beginn der Pandemie ist belegt: Kinder überstehen eine Sars-CoV-2-Infektion oft ohne alle Symptome. Bis zum Alter von 50 Jahren sind milde Erkrankungsverläufe (rund 80 Prozent) wahrscheinlich. Über 60-Jährige haben schon viel häufiger schwere Verlaufsformen (14 Prozent). Mit hoher Wahrscheinlichkeit treten dann lebensgefährliche Komplikationen vor allem in den noch höheren Altersgruppen (fünf Prozent) auf.“
Hier hätte man schon die aktuelle NIG-Empfehlung erwähnen können, die dezidiert daraufhinweist, dass die Impfung das Long-Covid-Risiko reduziert. Bei Kindern und Jugendlichen bis ca. 20 Jahren beträgt das Long-Covid-Risiko rund 0,1% (Zhang et al. 2025). Das “Long-Influenza”-Risiko ist schwer quantifizierbar, belegt sind Spätfolgen nach Influenza aber (siehe Beitrag in Deutscher Apothekerzeitung), einschließlich MECFS (Magnus et al. 2015).
“Laut dem Experten war eben zu Beginn des Vorhandenseins der Covid-19-Vakzine nicht bekannt, dass die Impfung Infektionen mit SARS-CoV-2 nicht gut verhindern kann.“
Meines Wissens hat man zu Beginn nicht damit gerechnet, dass die Impfstoffe gegen Ansteckung/Übertragung schützen werden, weil die Impfstoffe in den Muskel gespritzt werden und nicht in den Rachen (Krammer 2020). Laut Immunologe Veldhoen stimmte das so aber nicht, da man erwartet hatte, dass nach jeder Impfung auf der Schleimhaut zu gewissem Grad IgG-Antikörper präsent sein würden, die Schutz vor Infektion bieten könnten. Als die Impfstoffe da waren, wurde es öffentlich so kommuniziert, dass der Schutz vor Infektion viel besser war als erwartet, auch noch gegen die ersten Varianten.
Im Frühjahr 2021 gab es den berüchtigten Ost-Lockdown in Österreich (Wien, Niederösterreich und Wien) bei fortschrittender Impfung, während die westlichen Bundesländer keinen Lockdown verhängt hatten. In der Folge sanken die Infektionsraten auch nach Ende der Lockdowns weiter. Laut Mathematiker Adam Kucharski waren die Impfungen dafür verantwortlich. Er schrieb auf seinem Blog, dass die Länder die Alpha-Variante wahrscheinlich hätten ausrotten können mit hoher Durchimpfungsrate. Selbst bei der Delta-Variante wurde die Übertragung im Schnitt um 50% reduziert. Dann kam Omicron und veränderte die Viruslandschaft entscheidend. Der Schutz der Wildtyp-Impfung gegen Omicron-Ansteckung sank deutlich. Impfgegner (und teilweise auch “TeamVorsicht”-Anhänger) behaupteten später, dass die Impfung keinen Schutz gegen Infektion bieten würde und man die Bevölkerung diesbezüglich belogen hätte. Doch das ignoriert die Timeline von Varianten und Booster. Selbst heute bieten die angepassten Impfstoffe noch einen gewissen Infektionsschutz, wenn auch nicht von Dauer (Auflistung).




You must be logged in to post a comment.